Содержание:
- Что такое аллергия и какие бывают типы.
- Факторы, способствующие развитию аллергии.
- Какие виды сыпи бывают на лице.
- Атопический дерматит.
- Крапивница и отек Квинке.
- Аллергический контактный дерматит.
- Лекарственная аллергия.
- Как корректировать аллергию на лице.
- Профилактика.
Что такое аллергия и какие бывают виды аллергенов
Аллергия (в переводе с греческого allos — «другой», «иной», «не такой как все») — это реакция иммунной системы, при которой организм воспринимает как опасность безопасные для большинства людей вещества (пыльца растений, шерсть, эпидермис, слюна животных, споры грибов, пыль, продукты питания, компоненты косметики и лекарств и т. д.).
Аллергены — это вещества белковой и полисахаридной природы с низкой молекулярной массой.
Выделяют следующие виды аллергенов:
- бытовые (домашняя пыль, клещи домашней пыли, перо подушки);
- эпидермальные (перхоть, шерсть, кожа животных, перья птиц, чешуя рыб);
- пыльцевые (пыльца ветроопыляемых растений — березы, ольхи, орешника, дуба, ясеня, различных трав, в том числе полынь, амброзия, лебеда, одуванчик, подсолнечник).
Аллергены, которые чаще всего вызывают аллергический ринит (насморк), аллергический конъюнктивит (воспаление глаз), бронхиальную астму и атопический дерматит:
- пищевые. Активными аллергенными свойствами обладают белки животного и растительного происхождения (молоко, яйца, мясо различных животных и птиц, рыба, морепродукты, пищевые злаки, бобовые, орехи) и различные добавки (антиокислители, красители, ароматизаторы и т. д.);
- инсектные — яды жалящих и слюна кусающих насекомых;
- лекарственные. Любое лекарственное средство, кроме физиологического раствора и глюкозы, может вызвать реакцию как местную, так и системную;
- промышленные — скипидар, масла, никель, деготь, смолы, дубильные вещества, лаки, шеллак и т. д. Сюда же относят моющие средства, краски для бровей и волос, парфюмерные вещества.
Все эти виды аллергенов могут вызывать различные проявления аллергии на лице и теле.
Факторы, способствующие развитию аллергии
- Генетика. Если в семье у одного из родителей есть аллергическое заболевание, риск его развития у ребенка составляет 40–45%, а если у обоих родителей — 80% и выше. При этом отсутствие проявлений аллергии у обоих родителей не дает гарантии отсутствия аллергии у детей.
- Неблагоприятная экологическая обстановка.
- Чрезмерное использование бытовой химии с содержанием высокоаллергенных химических веществ, отдушек, красителей.
- Несбалансированное питание с преобладанием простых углеводов, сладостей и с небольшим количеством клетчатки.
- Гиповитаминоз (особенно витаминов группы В, С и D). Доказано, что у детей с выявленным дефицитом витамина D атопический дерматит встречается чаще.
- Воспалительные заболевания и нарушение работы желудочно-кишечного тракта.
Наладив здоровье микробиома кишечника, вы сможете навсегда избавиться от проявлений аллергии. Регистрируйтесь на бесплатный интенсив «Биохимия микробиома» и получите гайд самодиагностики в подарок.

Какие виды сыпи бывают при аллергии на лице
Аллергическая реакция на лице встречается при многих заболеваниях: атопический дерматит, крапивница, отек Квинке, аллергический контактный дерматит, токсикодермия на лекарства и пищевые продукты и т. д.
При всех этих заболеваниях могут встречаться разные виды сыпи. Первичные элементы, которые появляются на коже:
- пятно (макула) — покрасневший участок кожи, который не поднимается над ее поверхностью. Механизм — усиление кровотока. При надавливании пятно исчезает, при устранении воздействия возвращается;
- узелки (папулы) — уплотненные участки, слегка возвышающиеся над поверхностью кожи. Могут сливаться, образуя бляшки;
- пузырьки (везикулы) — элемент сыпи, который возвышается над поверхностью кожи и имеет полость, заполненную прозрачной, мутной или кровянистой жидкостью;
- гнойники (пустулы) — пузырьки с содержимым гнойного характера, к ним присоединяется бактериальная инфекция. Кожа у основания пузырька краснеет, становится горячей;
- волдыри — бесполостные элементы округлой или овоидной формы, которые возвышаются над поверхностью кожи. Механизм — отек одного из слоев кожи;
- пузырь (булла) — полостное образование на коже, которое возвышается над ее поверхностью. При вскрытии пузыря образуются язвы и эрозии.
Выделяют вторичные элементы, которые образуются в ходе эволюции первичных элементов:
- гиперпигментация и депигментация — потеря кожей своей окраски. Она становится темнее либо, наоборот, светлее;
- чешуйки — отмершие клетки эпителия, отшелушиваются. Могут быть по характеру мелко- или крупнопластинчатыми;
- эрозии — поверхностное повреждение кожи, которое появляется при вскрытии пузырьков, гнойничков, пузырей;
- язвы — более глубокое повреждение кожи, вплоть до подкожно-жировой клетчатки;
- ссадина (экскориация) — повреждение кожи, возникшее в результате механического повреждения, например при расчесывании;
- корка — возникает в результате высыхания жидкости во вскрывшихся полостных элементах (пузырьках, гнойничках, пузырях);
- лихенификация — утолщение кожи с появлением шероховатой поверхности и усилением кожного рисунка.
Рассмотрим, как выглядят разные виды аллергии на лице и каковы их различия.

Атопический дерматит
Атопический дерматит — аллергическое заболевание кожи, которое возникает в младенчестве, чаще при генетической предрасположенности к атопии, характеризуется хроническим рецидивирующим (чередование периодов обострения и стихания симптомов) течением, возрастными особенностями клиники и локализации высыпаний. При этом заболевании характерен выраженный зуд кожи. Обострения происходят под влиянием специфических (аллергены) и неспецифических (холод, жара, влажность, синтетические ткани, мыло, стиральный порошок, табачный дым, стресс и т. д.) триггеров.
Поражение кожи лица может быть в любом возрасте:
- младенческий период (0–2 лет). Аллергия на коже лица у ребенка носит острый или подострый характер. Есть покраснение кожи, отечность, мокнутие и корки на щеках и лбу. Могут быть проявления на животе, наружных поверхностях рук и ног;
- детский период (2–13 лет). Чаще воспаление приобретает хронический характер и на первый план выходят симптомы сухости кожи с усилением кожного рисунка, расчесами, трещинами. Встречаются сухие пятна. Частая локализация за ушами, на задней поверхности шеи, а также животе, локтевых и подколенных ямках. У детей можно обнаружить такой симптом, как дополнительная складка нижнего века (симптом Денни — Моргана);
- взрослый период (от 13 лет). Наиболее характерно усиление кожного рисунка, застойное покраснение с синюшным оттенком, шелушение кожи. Поражается верхняя часть туловища, шея, лицо (особенно подбородок, зона вокруг рта). Могут встречаться сухие пятна по телу.
Как наладить иммунитет ребенка? Какое питание избавит от аллергии навсегда? Мы создали курс детской интегративной нутрициологии, чтобы вы смогли правильно организовывать питание семьи и профилактировать болезни.
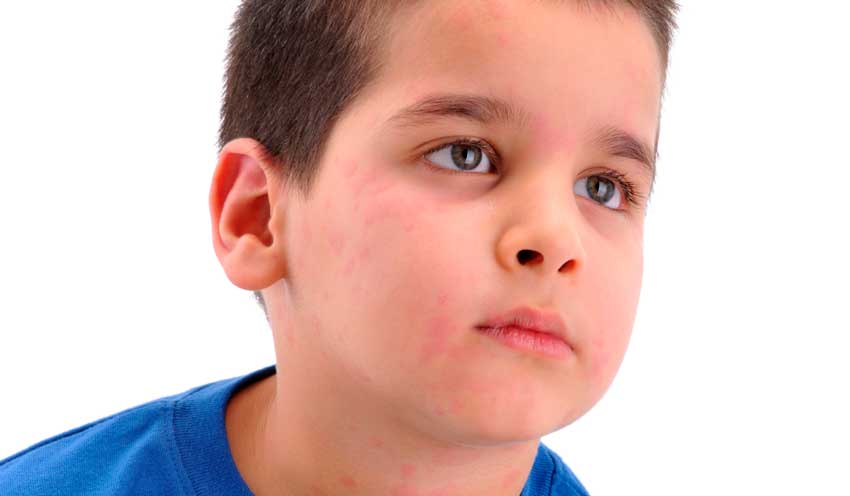
Крапивница и отек Квинке
Эти аллергические заболевания являются разными стадиями одного и того же процесса. Основные симптомы — быстрое появление волдырей (высыпания выглядят как укус комара или след от крапивы) или отек разных частей тела, в том числе лица. Чаще всего затрагиваются области век, губ, слизистая рта, языка.
Причины крапивницы разнообразны и не всегда понятны. Это могут быть:
- аутоиммунные заболевания (тиреоидит, ревматоидный артрит, системная красная волчанка и т. д.);
- инфекционные заболевания (гепатиты А, В, С);
- очаги хронической инфекции (хроническое воспаление миндалин, пазух носа, желудочно-кишечного тракта в ассоциации с Helicobacter pylori и др.);
- аллергены;
- нарушение работы ЖКТ;
- лекарственные препараты (чаще болеутоляющие — нурофен, диклофенак, кетонал и т. д.);
- физическое воздействие (давление, холод, тепло, солнце, вода, физическая нагрузка и др.).
Начинается крапивница с зуда кожи, потом появляются элементы, которые имеют тенденцию к увеличению и слиянию. Чаще всего в течение 24 часов выпуклые высыпания переходят в пятна и исчезают бесследно.
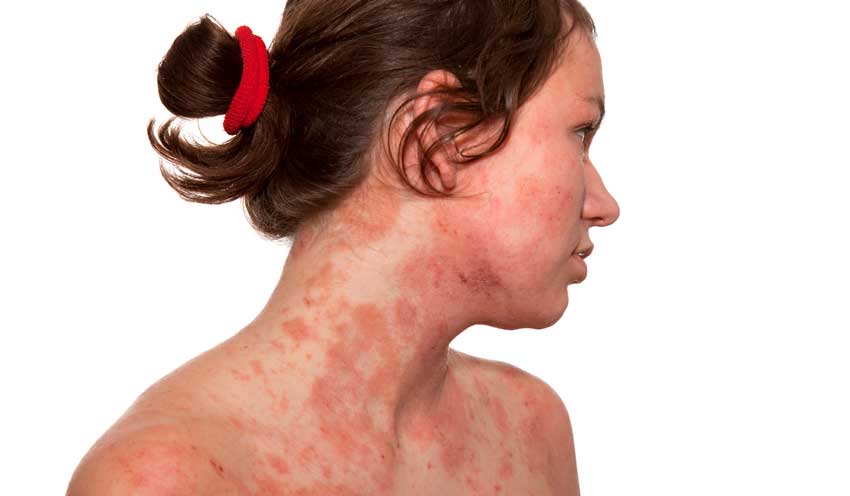
Аллергический контактный дерматит
Аллергический контактный дерматит — воспаление кожи, которое имеет острое или хроническое течение и развивается при непосредственном воздействии веществ, способных вызвать специфическую аллергическую реакцию . Развивается только при повторном контакте с аллергеном. Для этого заболевания характерна отсроченная реакция — через один или два дня при повторном контакте с аллергеном. При первичном продолжающемся контакте — через 10–14 дней. Чаще всего встречается у взрослых.
Наиболее распространенные причины развития контактного дерматита на лице:
- металлы (никель, кобальт, хром, алюминий) — чаще всего из этих металлов делают дешевую бижутерию. Место повреждения — уши;
- косметика и парфюмерия (перуанский бальзам, алкоголь, жиры, стабилизаторы и консерванты). Прыщи чаще возникают на щеках и лбу;
- местные лекарственные средства (антибиотики, глазные капли, мази, местная анестезия и т. д.);
- краски для волос и бровей, в том числе хна;
- клей для наращивания ресниц.
Основные характеристики клинической картины
Покраснение и отечность кожи начинается с места, куда было нанесено вещество, а потом может распространяться и на другие участки (даже отдаленные). Затем начинают появляться мелкие пузырьки или крупные пузыри, как при ожогах, которые заполнены прозрачной жидкостью (иногда с кровью). Постепенно они начинают вскрываться с образованием корок. Может присоединяться вторичная инфекция. Эти высыпания выглядят как прыщики и сопровождаются выраженным зудом.
При поражении лица наблюдается выраженный отек из-за рыхлой подкожно-жировой клетчатки, который уходит очень медленно. В тяжелых случаях из-за этого отека могут полностью закрываться глаза.
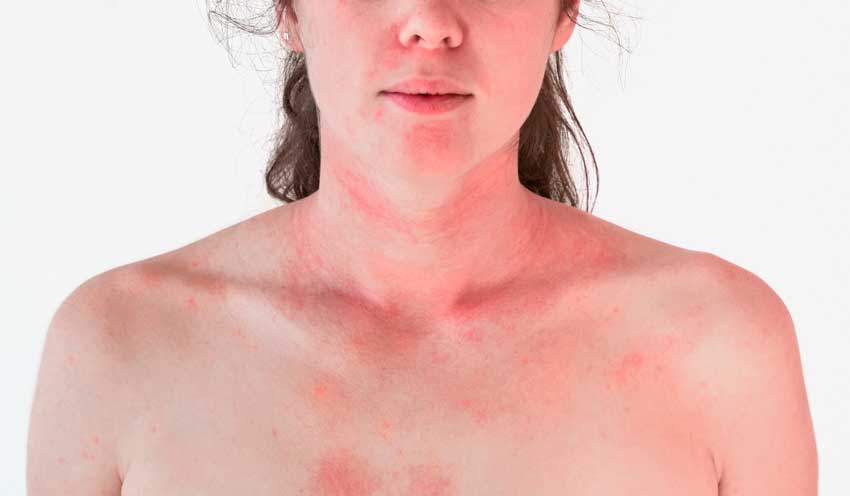
Лекарственная аллергия
Лекарственная аллергия — это повышенная чувствительность к лекарственным препаратам, которая опосредована иммунными механизмами. Отличается от других побочных действий лекарств по следующим критериям:
- нет дозозависимости, реакция развивается даже на минимальное количество вещества;
- реакция имеет нарастающий характер при повторном введении и проходит дольше;
- возникает через 5–7 дней после первого приема лекарства;
- клинически проявляется в виде симптомов, характерных для аллергических заболеваний (высыпания, прыщи, зуд и т. д.);
- возникает реакция на препараты из одной группы или из сходных по химической структуре групп.
Факторы риска лекарственной аллергии:
- количество лекарств. Чем больше их принимает человек в один момент времени, тем выше вероятность развития лекарственной аллергии;
- возраст. Чем старше человек, тем выше риск развития реакции;
- наличие хронических заболеваний, особенно печени и почек (главных органов детоксикации и выведения);
- воспалительные заболевания кишечника.
Причиной развития лекарственной аллергии может быть любой лекарственный препарат. Однако есть лекарства, которые, по статистике, чаще всего вызывают такие реакции:
- Антибактериальные препараты — до 60% всех случаев (пенициллины, цефалоспорины, карбапенемы, монобактамы — антибиотики, в химической структуре которых есть бета-лактамное кольцо, — а также сульфаниламидные препараты, ванкомицин и др.).
- Болеутоляющие или нестероидные противовоспалительные препараты (НПВП) — до 25% (аспирин, анальгин, диклофенак, кетонал, нурофен и др.).
- Местные анестетики — до 6% (новокаин, лидокаин, ультракаин и др.).
- Рентгеноконтрастные вещества — до 4%.
- Другие препараты.
Какая сыпь бывает при лекарственной аллергии? Аллергия на лице может проявиться в разных формах:
- фиксированная эритема — одиночные или (реже) множественные бляшки или пузыри на одном и том же месте при повторном приеме препарата. Для этой патологии характерен синюшный цвет высыпаний. Каждое следующее обострение длится дольше предыдущего. Самая частая причина развития — сульфаниламиды, обезболивающие, противогрибковые препараты. На лице располагаются в области губ, щек, подбородка;
- фототоксические реакции — реакции кожи на ультрафиолетовое излучение, которые усиливаются под действием определенных лекарственных препаратов, — антибактериальные препараты группы фторхинолонов, нестероидные противовоспалительные препараты (НПВП — нурофен, диклофенак и т. д.). Страдают открытые участки тела, подверженные загару, в том числе лицо;
- токсикодермия — воспаление кожи и слизистых, которое развивается под воздействием токсических или аллергических факторов. В зависимости от клинических симптомов выделяют три вида — пятнистая (пятна кольцевидной формы, которые часто сливаются между собой. Высыпания проходят в виде сильного шелушения кожи, при этом кожа с подошв и ладоней сходит полностью), папулезная (множество возвышающихся над поверхностью бугорков) и пигментная (розовые или красные пятна, которые по мере шелушения приобретают более яркую окраску). При всех формах возможно повышение температуры, боли в суставах и мышцах. Причиной могут быть не только лекарства, но и продукты питания с большим количеством добавок и консервантов, а также биологические добавки;
- эритродермия — массивное воспаление кожного покрова, которое развивается быстро и затрагивает не менее 50% поверхности тела. Протекает в виде покраснения, уплотнения и крупно пластинчатого шелушения кожи. Кожа лица повреждается всегда. Сопровождается повышением температуры, недомоганием, болями в суставах и мышцах;
- многоформная экссудативная эритема — высыпания различной формы (пятна, узелки, которые напоминают мишень, могут встречаться пузырьки и пузыри). Часто эти прыщи сопровождаются недомоганием, болями в суставах и повышением температуры. Могут быть как на лице, так и на животе. Начинается заболевание с повреждения рук и ног;
- синдром Стивенса — Джонсона — тяжелая форма многоформной экссудативной эритемы, при которой обязательно повреждаются слизистые оболочки глаз, губ и рта, а также мочеполовой системы. Элементы распространенные, есть пузыри (как при ожогах), температура тела выше 38,5 градуса, на слизистой рта — эрозии с кровянистыми корками и выраженным болевым синдромом;
- синдром Лайелла (токсический эпидермальный некролиз) — массивное поражение кожи, которое характеризуется отслойкой большой поверхности эпителия с выраженными симптомами интоксикации (высокая температура — около 40 градусов, ознобы, боли в теле). Ситуация ухудшается очень быстро. Данная патология требует экстренной помощи врача и госпитализации в палату интенсивной терапии. Номер телефона для экстренной помощи единый — 112.
Если вы предполагаете лекарственное происхождение аллергии, не следует заниматься самолечением, это опасно. Можно зайти на сайт медицинской организации и записаться на прием к врачу. Электронная запись доступна не только в Москве, но и во многих других городах России.

Чем лечить аллергию на лице
В лечении аллергической сыпи на лице можно выделить несколько этапов:
1 этап. Исключение причины, которая вызвала аллергическую сыпь на лице у взрослого или ребенка. Например, при аллергии на металлы важно избегать контакта с металлами (тщательно подбирать бижутерию, не допускать контакта металлических пуговиц и пряжек ремней с кожей), при аллергии на краску для волос — делать тест любой новой краски, не принимать лекарственные препараты на которые когда-то была реакция, и т. д.). Чем быстрее будет выявлен аллерген, тем меньше возникнет последствий для организма.
2 этап. Соблюдение гипоаллергенной диеты в период острой реакции, чтобы снизить антигенную нагрузку на организм и ускорить лечение. Из рациона необходимо исключить следующие продукты:
- колбасы, сосиски и другие копчености с консервантами и Е-добавками;
- цитрусовые (лимоны, апельсины, мандарины и т. д.);
- кофе;
- шоколад;
- орехи (миндаль, арахис, фундук);
- уксус, горчица, майонез и другие промышленные соусы;
- томаты, баклажаны, красный перец;
- клубника, земляника, ананас, виноград, дыня, арбуз;
- алкоголь;
- мед;
- глютенсодержащие крупы (пшеница, включая кускус, манная и ячневая крупа, булгур, овес, полба, перловка) заменяем на киноа, бурый рис, гречку, пшено, амарант;
- молоко и молочные продукты (сметана, сыр, творог, кефир, сыворотка, йогурт, ряженка и т. п.) заменяем на растительное молоко и продукты из него (йогурт, сыр);
- масла, содержащие большое количество омеги-6, например подсолнечное, кукурузное, рапсовое, хлопковое (способствуют поддержанию воспаления в организме за счет выработки провоспалительных компонентов), заменяем на богатые омегой-3 масла (льняное, кедровое, конопляное);
- простые сахара и сладости.
За основу рациона берется гипоаллергенная диета по А. Д. Адо. Можно включать в рацион следующие продукты:
- супы на втором мясном бульоне, морской рыбе или овощные;
- безглютеновые крупы;
- мясо (говядина, телятина, крольчатина или индюшатина);
- крупы (киноа, гречка коричневая и зеленая, амарант, бурый или дикий рис, пшено);
- сезонные фрукты (яблоки, груши — в первое время лучше в печеном виде);
- овощи и зелень (капуста белокочанная и краснокочанная, цветная, брокколи, кольраби, морковь, свекла, кабачок и цукини, огурцы, тыква, любая зелень);
- из сладостей можно выбирать яблочную пастилу без сахара, мармелад на основе агар-агара из ягод (без консервантов и красителей).
3 этап. Есть продукты и добавки к пище, которые способствуют снижению уровня гистамина и, как следствие, дополняют лечение, назначенное врачом:
- магний (донат магния) — снижает уровень гистамина в крови и улучшает детоксикационные функции печени;
- брокколи — связывает и выводит гистамин, улучшает детокс благодаря грубым пищевым волокнам. Причем противовоспалительные вещества не разрушаются даже при тепловой обработке;
- семена конопли. Содержат много цинка, который необходим для выработки разрушающего гистамин фермента;
- лецитин — препятствует выбросу гистамина, улучшает текучесть желчи, помогает работе печени, поддерживает мембрану клеток, в том числе нервных;
- куркумин — обладает мощным противовоспалительным действием и блокирует высвобождение гистамина. Лучше усваивается в сочетании с полезными жирами и черным перцем;
- кверцетин — флавоноид, который входит в состав многих фруктов, овощей и ягод (болгарский перец, лук, помидоры, вишня, клюква, черника, яблоки, виноград и т. д.). Способен подавлять гистамин и блокировать ферменты, участвующие в воспалительной реакции. При приеме кверцетина высыпания проходят быстрее.
Получите базовые знания и практики из закрытого курса «Интегративная нутрициология», познакомьтесь с экспертами и форматом обучения, почувствуйте, подходит ли он для вас, и погрузитесь в атмосферу МИИН.
Профилактика
Всегда проще профилактировать заболевание, чем корректировать аллергическую сыпь на лице. К мерам профилактики можно отнести:
- Полноценное питание с профилактикой дефицита витаминов. Особое внимание необходимо уделять витамину D, так как доказано, что его низкий уровень повышает риск развития у детей атопического дерматита и других проявлений аллергий. При коррекции уже возникших реакций симптомы проходят быстрее при отсутствии дефицита витаминов.
- При применении нового косметического средства или краски необходимо проводить тест на контактную аллергию — нанести немного средства на внутреннюю поверхность предплечья и не смывать 2–3 дня. Если проходит время и реакции нет, можно наносить на лицо или голову, если реакция есть, не использовать средство.
- При наличии аллергии на лекарства важно сообщать об этом врачам. Можно положить в паспорт записку с перечнем лекарств, на которые есть реакции. Перед приемом лекарства важно убедиться, что в его составе нет вещества, на которое отмечалась реакция.
- Избегать необоснованного назначения большого количества лекарств одновременно, так как с каждым новым лекарством или добавкой повышается риск развития аллергической реакции.
Список литературы:
- Доказательная аллергология-иммунология /Колхир П. В. / Практическая медицина — 2010 — С 362–384
- Иммунология/Под ред. Р. М. Хаитова / М: ГЭОТАР — Медиа, 2016
- Федеральные клинические рекомендации по диагностике и лечению лекарственной аллергии. — М., 2014.
- Елисеева Т. И., Балаболкин И. И. Аллергические реакции на лекарственные средства: современные представления (обзор) // Современные технологии в медицине. — 2016. — № 1. — С. 159–172
- https://www.altermed.ru/dermatology/toksikodermiya/
Читайте также